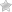Содержание
Многообразие состояний зубочелюстной системы человека диктует необходимость использования различных способов обеспечения жевательной функции с помощью имплантов и протезов.
К особо сложным случаям относится выраженная дистрофия альвеолярного отростка при беззубых челюстях, когда малый объем кости препятствует использованию классической внутрикостной одно- или двухэтапной имплантации.
Приходится прибегать к другим способам, в том числе чрезкостной имплантации, которые не являются однозначно рекомендуемыми, но иногда считаются единственным способом восстановить зубной ряд.
Суть методики
Чрезкостная (трансмандибулярная) имплантация была разработана во второй половине прошлого века. Ее суть состоит в использовании сложной системы имплантов при истонченной нижнечелюстной кости.
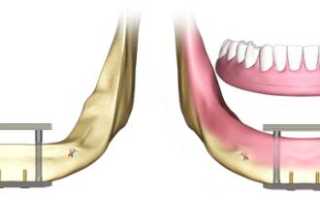
Конструкция представляет собой систему, состоящую из двух стержней, соединенных по концам пластинами (балками).
Одна из них находится снаружи, располагаясь по краю подбородочного отдела. Другая – в ротовой полости, в зоне альвеолярного отростка. К ней крепится супраструктура импланта, служащая основанием для протезов. Жевательную нагрузку воспринимают стержни, интегрированные в костную ткань подбородка.
Трансмандибулярная технология не относится к высокотехнологичным и современным способам имплантации. Методику обычно используют от безвыходности ситуации, когда другие способы крепления протезов по каким-либо причинам невозможны.
Показания и противопоказания
Технология может быть применена и оправдана в следующих случаях:
- Выраженная атрофия альвеолярного отростка нижней челюсти, исключающая возможность установки внутрикостных имплантов без наращивания кости.
- Наличие противопоказаний (или нежелание пациента) к проведению направленной костной регенерации.
- Опасность повреждения нижнелуночкового нерва из-за малого объема кости в альвеолярном отростке.
Все противопоказания подразделяются на местные и системные, относительные и абсолютные.
К местным абсолютным противопоказаниям относятся:
- Толщина альвеолярного отростка меньше 3 мм, высота – менее 6 мм.
Местные относительные включают болезни и аномалии ротовой полости и зубов, которые поддаются лечению и коррекции:
- нарушение прикуса;
- бруксизм;
- пародонтит, пародонтоз, периодонтит;
- гингивит;
- артрит и артроз ВЧНС.
Чрескостная имплантация становится возможной после санации ротовой полости и лечения болезней (или перевода их в стадию ремиссии).
Системные абсолютные и относительные противопоказания являются общими для всех видов имплантации. К абсолютным ограничениям относятся:
- патологии кроветворной системы (анемии, геморрагические диатезы, лейкозы, лимфогранулематоз);
- болезни иммунной системы (аллергии, иммунодефициты, аутоиммунные патологии);
- заболевания ЦНС;
- сахарный диабет;
- туберкулез и некоторые другие.
Системные относительные противопоказания включают:
- инфекции в острой стадии;
- беременность и лактация;
- особые женские состояния, сопровождающиеся остеопорозом (климактерический период);
- прием наркотиков;
- курение, неумеренное употребление алкоголя.
Плюсы и минусы
К несомненному преимуществу чрезкостной имплантации относится возможность установки зубных протезов при крайне выраженном недостатке костной ткани в альвеолярном отростке без наращивания кости.
При этом отсутствует необходимость и в переносе нижнелуночкового нерва. Все другие озвучиваемые иногда «плюсы» трансмандибулярной имплантации являются лишь частными проявлениями этого основного преимущества.
Что касается недостатков, то их список гораздо шире.
- Высокая травматичность операции, обусловливаемая сложностью и объемностью конструкции импланта. Во время хирургического вмешательства препарируются значительные по объему и площади мягкие и костные ткани внутри и вне ротовой полости.
- Высокая вероятность осложнений, вызываемая вышеописанной особенностью операции.
- Возможность дискомфорта и боли в послеоперационном периоде.
- Высокие требования к профессионализму хирурга, поскольку операция связана с объемным хирургическим вмешательством в твердые и мягкие ткани лица, и имеется риск повредить нижнелуночковый нерв и крупные кровеносные сосуды.
- Нарушение эстетики лица из-за наличия рубца на подбородке.
Применяемые системы
Чрескостный имплантат – это сборное металлическое изделие, состоящее из 2-х стержней, пластины для их наружного соединения и супраструктуры для крепления протезов. Стержни пропускаются через подбородочную и альвеолярную кости и соединяются снаружи пластиной, а в полости рта – супраструктурой.
В качестве материала используется титан, ХКС, нержавеющая медицинская сталь и некоторые другие металлы. Лучшим по биосовместимости и остеоинтеграции считается титан и его сплавы.
Специальная поверхностная обработка имплантата биоактивными материалами (гидроксилапатитом и др.) ускоряет время заживления мягких тканей, остеоинтеграции металла с костью подбородка и альвеолярного отростка.
Подготовка к операции
Подготовка к чрескостной имплантации заключается во всеобъемлющем диагностическом обследовании пациента, позволяющем установить все противопоказания к операции и выбрать оптимальную для конкретного случая тактику лечения.
Она включает сбор анамнеза, осмотр, рентгенографические и лабораторные исследования:
- Сбор анамнеза. Предусматривает изучение амбулаторной карты пациента и его опрос. Особое внимание уделяется ответам на вопросы, целью которых является установление общего состояния здоровья пациента и необходимость в дополнительном рентгенографическом и лабораторном обследовании.
- Осмотр. Во время осмотра ротовой полости устанавливается состояние слизистой оболочки и зубов, объем кости альвеолярного отростка, статус имеющихся зубных протезов.
- Рентгеноскопическое исследование. Для оценки объема и структуры кости альвеолярного отростка и подбородка используется ортопантомограмма (снимок всего челюстного аппарата), боковые и прицельные снимки, компьютерная томография. Наиболее информативной является КТ.
-
Лабораторные исследования. Включают все основные предоперационные анализы крови, мочи и кала. Биохимический, иммуноферментный и общий анализ крови, копрологическое исследование, тест на СПИД и венерические болезни.
Женщины должны пройти осмотр у гинеколога. Если имеется необходимость, к диагностированию подключают врачей других специализаций – онколога, инфекциониста, терапевта и пр.
Особенности проведения
Чрезкостную имплантацию проводят под местной (чаще) или общей анестезией:
- Выполняется скелетирование передней поверхности нижней челюсти, ее подбородочного края. Для этого на подбородке делаются разрезы, и отслаивается слизисто-надкостный лоскут.
- В обнаженной кости дрелью и борами сверлятся два вертикальных отверстия с выходом в альвеолярный отросток. Расстояние между ними должно соответствовать аналогичному размеру подбородочной пластины.
- Стержни имплантата вводятся в отверстия и соединяются снаружи пластиной.
- Слизисто-надкостничный лоскут укладывается на место, и рана ушивается.
- Обеспечивается выход стержней через мягкие ткани альвеолярного отростка (путем локального иссечения слизистой оболочки в точках выхода).
- К штифтам крепится супраструктура под протезы.
После назначения постоперационной терапии и проведения консультации по уходу за имплантом пациент отправляется домой. Следующее посещение врача намечается через полторы-две недели.
Послеоперационная терапия предусматривает прием антибиотиков и полоскания РП антисептическими растворами.
Рекомендации в отношении питания: необходимо ограничиться приемом жидких блюд и мягких каш. После установки временного протеза жевательную нагрузку нужно увеличивать постепенно.
Зубы следует чистить щеткой с мягкой щетиной, не касаясь прооперированной области.
Период приживления
Через 10-14 дней после операции устанавливают временный протез, спустя 90-120 дней – постоянный. В зависимости от состояния ротовой полости и общего здоровья пациента, заживление операционной раны и возможность нормально жевать пищу наступает в период от 3 до 6 месяцев.
Возможные осложнения
Виды и характер осложнений при чрезкостной имплантации мало отличается от негативных последствий после других методов вживления металлических конструкций. Разве что риск их появления выше из-за большой протяженности операционной раны.
В течение первых нескольких (2-3) недель, в зоне операции могут возникнуть воспалительные процессы, связанные в основном с врачебными ошибками и неправильном уходе за ротовой полостью. К первым относится нестерильность импланта, перегрев кости при ее препарировании (инструмент не охлаждался), случайные травмы во время операции. Ко вторым – невыполнение рекомендаций врача по уходу за РП.
Для снятия воспалений применяется антибиотико- и антисептикотерапия, которые в большинстве случаев оказываются эффективными.
Поздние осложнения чрезкостной имплантации могут проявиться через несколько недель, месяцев или даже лет после операции. Их причиной может быть:
- невыполнение пациентом рекомендаций врача, вредные привычки (курение, неумеренный прием спиртного, употребление наркотиков), плохая гигиена РП;
- слишком высокая нагрузка на имплантат из-за приема твердой пищи;
- бруксизм;
- возникшие впервые или невыявленные до имплантации системные болезни, являющиеся противопоказанием к операции.
Чаще всего поздние осложнения представляют собой мукозит или периимплантит. Первый проявляет себя воспалением мягких тканей в зоне операции, отечностью, гиперемией, болью. Возможно небольшое кровотечение или умеренное выделение серозно-гнойного экссудата.
Периимплантит имеет более выраженные симптомы, чем мукозит. Появляются патологические карманы с грануляциями в зоне контакта импланта с мягкими тканями. При надавливании на них может выделяться значительное количество серозно-гнойного экссудата и крови. Возможна рецессия слизистой оболочки в зоне импланта.
Лечат послеоперационный мукозит и периимплантит так же, как пародонтит. Обезболивают воспаленную зону, удаляют налет и грануляции, проводят антисептическую обработку раны хлоргексидином или перекисью водорода. При необходимости врач назначает антибиотикотерапию.
Самым грозным осложнением является отторжение импланта, проявляющее себя некрозом мягких и твердых тканей в зоне их контакта с вживленной конструкцией, кровотечением, болью, подвижностью искусственных зубов.
Единственным способом лечения в этом случае является удаление импланта. Возможность его повторной установки определяется клинической ситуацией.
Отзывы
Если вы знакомы с чрезкостной имплантацией на собственном опыте, это означает одно из двух: либо вы отказались от предложенной вам направленной костной регенерации, либо у вас к ней имеются противопоказания.
Оставив свой комментарий внизу этой страницы, вы можете поделиться с нами своим опытом эксплуатации чрескостных конструкций.
Частые вопросы
Какие преимущества предоставляет чрезкостная имплантация для восстановления жевательной функции?
Чрезкостная имплантация обеспечивает прочное крепление зубных протезов, позволяя пациентам восстановить полноценную жевательную функцию. Этот метод также способствует сохранению костной ткани и предотвращению дальнейшего ее разрушения.
Как происходит процесс чрезкостной имплантации?
Процесс чрезкостной имплантации включает в себя установку имплантата в кость челюсти, после чего к нему крепится зубной протез. Этот метод обеспечивает надежное крепление протеза и создает ощущение естественных зубов.
Полезные советы
СОВЕТ №1
Перед тем как приступить к процедуре чрезкостной имплантации, обязательно проконсультируйтесь с опытным стоматологом, чтобы оценить состояние вашего зубного ряда и подготовиться к процедуре.
СОВЕТ №2
После проведения чрезкостной имплантации, соблюдайте все рекомендации врача относительно ухода за имплантатами и регулярно проходите контрольные осмотры для отслеживания процесса заживления.