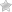Содержание
О надпочечниках и их управлении
Надпочечники – это маленький парный орган треугольной формы размерами 4*0,3*2 см, располагающийся прямо над почками. Масса каждого из них около 5 граммов.
Надпочечники состоят из двух слоев. Широкий наружный называется корковым (cortex, отсюда и название – «гипокортицизм»), тогда как центральный, на который приходится 20% массы органа – мозговым. В последнем синтезируются гормоны, регулирующие артериальное давление: адреналин, дофамин, норадреналин. Недостаточность гормонов этой части органа не называются надпочечниковой недостаточностью, поэтому рассматривать мы их не будем.
В корковом слое синтезируются несколько видов гормонов:
- Глюкокортикоиды: коризол.
- Минералокортикоиды: альдостерон.
- Мужские половые гормоны – у лиц обоего пола: андростендион, дегидроэпиандростерон.
- Женские половые гормоны (минимальные количества): эстроген и прогестерон (читайте о нормах прогестерона у женщин).
Руководят выработкой всех этих биоактивных веществ центральные эндокринные органы, локализованные в полости черепа и анатомически неотделимые от мозга – гипоталамус и гипофиз. Гипоталамус вырабатывает кортиколиберин, последний, доходя до гипофиза, командует выработкой адренокортикотропного гормона (АКТГ) и уже он влияет на работу непосредственно надпочечников.
Надпочечниковой недостаточностью называют состояние, когда в организме образуется дефицит двух гормонов:
- альдостерона;
- кортизола.
За что они отвечают?
| Кортизол | Альдостерон | |
| Название гормона и его метаболитов | Глюкокортикостероиды | Минералокортикоиды |
| Влияние на углеводный обмен | Повышают уровень глюкозы в крови путем ускорения образования глюкозы из белков в печени, одновременно со снижением утилизации ее в мышечной ткани | Не влияют |
| Влияние на обмен электролитов | Влияют только на кальций, ускоряя его выделение в кровь и уменьшение всасывания костями | Поддерживают баланс натрия, калия, хлора и бикарбонатов:
|
| Обмен белков | Увеличивают распад белков до аминокислот, уменьшают скорость образования протеина из аминокислот | Не влияют |
| Обмен липидов | Усиливают отложение жира под кожей туловища и лица. Одновременно происходит расщепление жира на конечностях | Не влияют |
| Влияние на иммунитет | Будучи противовоспалительными веществами, в больших объемах подавляют иммунитет. Из-за этого синтетические глюкокортикоиды используют для лечения аутоиммунных болезней, для профилактики отторжения пересаженного органа | Не влияют |
| Побочные эффекты | При повышении выше необходимого уровня подавляют синтез новых элементов кожи, в результате чего она истончается. Уменьшают также мышечную массу, подавляя в них выработку новых белков | В большом количестве, из-за задержки натрия, который притягивает воду в сосуды, повышает артериальное давление |
Этиология и патогенез
Предрасполагающие факторы развития острой недостаточности коры надпочечников:
- первичная недостаточность коры надпочечников (болезнь Аддисона);
- двусторонняя адреналэктомия;
- синдром Нельсона (реактивная аденома гипофиза на фоне гипокортицизма после адреналэктомии по поводу болезни Иценко-Кушинга);
- синдром Шмидта (гипокортицизм и гипотиреоз на фоне аутоиммунного тироидита);
- кровоизлияния в надпочечники при неконтролируемом приеме антикоагулянтов, во время хирургических операций, при ожоговой болезни;
- отмена глюкокортикоидной терапии;
- тромбоз или эмболия вен надпочечников на фоне менингококковой, стрептококковой или другой септицемии (синдром Уотерхауса-Фридериксена);
- обширные травматические повреждения, тяжелые стрессовые ситуации.
Пусковой механизм развития острой недостаточности коры надпочечников — не отвечающая возросшим потребностям концентрация глюкокортикоидов и минералокортикоидов в крови, сопровождающаяся срывом адаптации к стрессовой ситуации. Дефицит минералокортикоидов сопровождается нарушением обмена электролитов — резкой потерей ионов натрия и хлоридов, что сопровождается дегидратацией и уменьшением объема циркулирующей крови. Одновременно уровень калия в клетке, межклеточной жидкости и сыворотке крови повышается. Избыток калия в сердечной мышце вызывает ослабление сократительной функции миокарда, нарушение ритма, брадикардию.
Недостаток глюкокортикоидов вызывает диспептические расстройства — рвоту и частый жидкий стул, усугубляющие дегидратацию, а также ухудшение всасывания углеводов, что наряду со снижением глюконеогенеза сопровождается гипогликемией. На фоне дегидратации ухудшается почечный кровоток и снижается скорость клубочковой фильтрации.
В патогенезе острой недостаточности коры надпочечников участвуют сложные механизмы нарушений электролитного, углеводного и белкового обмена, сопровождающиеся нарушением деятельности сердечно-сосудистой системы, печени, желудочно-кишечного тракта и почек.
Классификация заболевания
В медицине различают следующие виды надпочечниковой недостаточности:
| Название | Описание |
| Первичная | Надпочечниковая недостаточность, которую медики называют болезнь Аддисона. Патологическое состояние характеризуется повреждением надпочечников и недостаточной выработкой гормонов (кортизола, альдостерона). Редкое заболевание, которое встречается в любом возрасте. |
| Вторичная | Патологическое состояние, когда нарушена работа гипофиза, отвечающего за выработку гормона АКТГ (адренокортикотропин). Надпочечниковая недостаточность характеризуется слабой выработкой кортизола. |
| Третичная | Нарушается работа гипоталамуса, уменьшается производство кортикотропин-рилизинг-гормона (КРГ). Патологические изменения влияют на работу гипофиза. Уменьшается также выработка адренокортикотропина. |
Каждый вид надпочечниковой недостаточности сопровождается клиническими признаками. Больному следует обратиться в больницу, пройти обследование и начать лечение.
Учитывая протекание патологических процессов, надпочечниковую недостаточность также классифицируют по следующим видам:
| Название | Описание |
| Острая недостаточность коры надпочечников | Возникает на фоне резкого уменьшения или полной остановки выработки гормонов. Патологические процессы развиваются стремительно, клинические признаки ярко выраженные. |
| Хроническая недостаточность | Заболевание протекает медленно. Клиническая картина слабо выраженная, что не позволяет диагностировать патологическое состояние. Хроническая форма заболевания не только плохо лечится, но и является источником серьезных осложнений. |
Срочная госпитализация человеку необходима при постановке диагноза – острая недостаточность коры надпочечников.
Хронический гипокортицизм
Это состояние имеет несколько основных симптомов. Развиваются они чаще всего после стрессовых ситуаций, в качестве которых могут выступать травма, роды, грипп или другая инфекция, психоэмоциональный стресс, обострение хронического заболевания.
Повышенная пигментация кожи и слизистых
Для первичного гипокортицизма характерно окрашивание кожи в коричневатый цвет, слизистые оболочки при этом также темнеют. По этому признаку гипокортицизм также называют «бронзовой болезнью».
Вначале темнеют те части тела, которые не защищаются одеждой: лицо, ладони рук, шея. Параллельно более коричневыми становятся те места, которые и в норме темнее: мошонка, ареолы сосков, подмышечные ямки, промежность. Появляется пигментация и на участках кожи, соприкасающихся с одеждой (область воротника или пояса), что особенно заметно на фоне обычно окрашенной кожи.
Интенсивность окрашивания зависит от давности заболевания. Она может иметь оттенок легкого загара, окрашивать кожу бронзой, застилать «дымкой», создающей эффект грязной кожи, и даже красить в темный цвет.
Окрашиваются и слизистые, что заметно на языке, прилежащей к зубам поверхности щек, деснам, небе (окрашиваются также влагалище и прямая кишка).
Если речь идет об аутоиммунном первичном гипокортицизме, на фоне темных участков часто появляются депигментированные участки – пятна витилиго.
Вторичная и третичная надпочечниковая недостаточность протекают без окрашивания кожи и слизистых.
Снижение массы тела
В связи с выраженным недостатком питательных веществ снижается вес человека: от умеренной степени (3-5 кг) до состояния, называемого гипотрофией (дефицит 15 или более килограммов).
Поведенческие расстройства
Для хронической первичной недостаточности надпочечников характерны:
- раздражительность;
- апатия;
- выраженная мышечная слабость – до полной утраты работоспособности;
- депрессивные расстройства.
Рекомендуем почитать: Польза окситоцина гормона любви и как повысить его уровень
Расстройства пищеварения
Для первичного хронического гипокортицизма характерны:
- снижение аппетита;
- тошнота;
- боль в животе, которая не имеет четкого местоположения, «блуждает»;
- анорексия;
- рвота без головной боли или предыдущей тошноты;
- запор и понос чередуются.
Артериальное давление
Хроническую первичную надпочечниковую недостаточность можно заподозрить уже по тому факту, что повышенное или нормальное ранее давление постепенно снизилось. Теперь человек – при относительно нормальном самочувствии – измеряет у себя цифры на 5-10 мм рт.ст. ниже того, что фиксировалось ранее.
Другие симптомы
Для хронического поражения коры надпочечников характерно пристрастие к соленой пище. А натощак возникают слабость, дрожь мышц, которые проходят после приема пищи – признак снижения глюкозы в крови.
При вторичном гипокортицизме пристрастия к соленому нет, но после еды через несколько часов развиваются приступы слабости и дрожи.
Причины развития болезни
Есть большое количество факторов, на фоне которых снижается выработка гормонов:
| Название | Описание |
| Первичная недостаточность |
|
| Вторичная недостаточность |
|
Острая недостаточность коры надпочечников у женщин имеет следующие причины:
- аутоиммунный тиреоидит;
- удаление надпочечников;
- осложнение хронической формы заболевания;
- отказ от лечения гормональными средствами;
- заражение крови;
- тупая травма живота;
- воспаление аппендицита;
- применение антикоагулянтов в большом количестве;
- обморожение или тяжелый ожог кожных покровов.
Низкий уровень гормонов также приводит к тому, что женский организм не может противостоять или адаптироваться в стрессовой ситуации.
Причины первичной надпочечниковой недостаточности:
Нарушение развития надпочечников:
- врождённая гипоплазия надпочечников (недоразвитие) — редкая наследственная патология, которая возникает у мальчиков; проявляется первичной надпочечниковой недостаточностью и вторичным гипогонадизмом — нарушением полового развития;
- синдром резистентности к АКТГ — невосприимчивость рецепторов к воздействию АКТГ; проявляется минимум тремя заболеваниями: семейной глюкокортикоидной недостаточностью первого и второго типа, а также синдромом Оллгрова.
Деструкция надпочечников (разрушение):
- аутоиммунное разрушение коры надпочечников — составляет 85 % всех случаев деструкции; нередко сочетается с поражением других эндокринных желёз и неэндокринных органов (аутоиммунные полигландулярные синдромы);
- бактериальные, вирусные и грибковые инфекции — туберкулёз, бластомикоз, гистоплазмоз, менингококковая инфекция, ВИЧ-инфекция, сифилис, сепсис;
- кровоизлияния в надпочечники;
- поражение надпочечников метастазами — чаще встречается при раке бронхов и молочной железы;
- осложнение после удаления надпочечников в связи с болезнью Иценко — Кушинга и другими заболеваниями, а также при использовании различных лекарств: антикоагулянтов, блокаторов стероидогенеза в надпочечниках (аминоглютетимид, хлодитан, кетоконазол), барбитуратов, спиронолактона;
- амилоидоз — заболевание, при котором в тканях откладывается амилоид (сложный белково-полисахаридный комплекс); приводит к атрофии, склерозу и недостаточности различных органов, в том числе и надпочечников;
- гемохроматоз — генетическое заболевание, сопровождающееся нарушением обмена железа, которое в избытке скапливается в печени, сердце, поджелудочной железе и гипофизе;
- адренолейкодистрофия — редкая генетическая болезнь, возникающая из-за мутации в гене ALD; приводит к надпочечниковой недостаточности, гипогонадизму (нарушению полового развития) и прогрессирующей демиелинизации белого вещества головного и спинного мозга.
Нарушения стероидогенеза (образования стероидов):
- нарушение биосинтеза холестерина — синдром Смита — Лемли — Опица;
- врождённое нарушение работы коры надпочечников;
- митохондриальные болезни.
Причины вторичной и третичной надпочечниковой недостаточности:
Врождённый вторичный гипокортицизм.
Деструкция гипоталамо-гипофизарных структур:
- опухоли гипофиза и гипоталамуса — краниофарингиомы, герминомы и др.;
- черепно-мозговая травма;
- инфильтративно-гранулематозные процессы в области гипофиза (сифилис, саркоидоз) или инфекционное поражение;
- операции, например, удаление опухоли гипофиза;
- облучение головы (гипофиза и гипоталамуса);
- сосудистые заболевания — аневризма сонной артерии, кровоизлияние в гипофиз.
Осложнение из-за длительного лечения различных заболеваний с применением глюкокортикоидов и их резкой отмены.
Гипокортицизм может развиться в любом возрасте. Ежегодно первичную недостаточность обнаруживают примерно в 4 случаях на 100 тысяч населения.
Самая частая причина развития острой недостаточности коры надпочечников у новорождённых — это кровоизлияние в надпочечники вследствие гипоксии или сепсиса. При нарушении развития надпочечников, всех формах нарушения стероидогенеза и псевдоальдостеронизме симптомы болезни проявляются вскоре после рождения. Они связаны с потерей соли, т. е. с нехваткой минералокортикоидов. При этом у новорождённых возникает неукротимая рвота «фонтаном», дети стремительно теряют в весе, у них развивается обезвоживание, которое может привести к сосудистому коллапсу — резкому падению артериального давления.
В период новорождённости и в младшем возрасте первое место среди причин гипокортицизма занимают различные формы врождённого нарушения работы коры надпочечников у детей обоих полов и врождённая гипоплазия надпочечников у мальчиков. У детей постарше, как и у взрослых, наиболее распространены такие причины, как аутоиммунный полигландулярный синдром и адренолейкодистрофия. С возрастом растёт доля аутоиммунного, инфекционного и метастатического поражения надпочечников.
У детей старшего возраста основным пусковым механизмом надпочечниковой недостаточности является деструкция надпочечников. Симптомы появляются при значительном деструкции железистой ткани (только после разрушения более 90 % всех клеток) и практически не отличаются от проявлений болезни у взрослых.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Факторы риска
Надпочечниковая недостаточность (симптомы у женщин требуют тщательного медицинского обследования и своевременной терапии) провоцируется различными факторами, среди которых наследственность. Пациентам, которые находятся в группе риска, необходимо постоянно находиться под наблюдением эндокринолога, проходить профилактические обследования и по показаниям лечение.
Существуют следующие провоцирующие факторы, которые повышают риск возникновения надпочечниковой недостаточности:
- длительный и бесконтрольный прием контрацептивов;
- стрессовое состояние, перенапряжение;
- неправильное питание;
- негативное влияние токсинов и загрязнение окружающей среды;
- повышенные физические нагрузки;
- полный отказ от соли или употребление ее в большом количестве;
- отсутствие режима труда и отдыха;
- вредные привычки (злоупотребление спиртными напитками, табачными изделиями).
Запустить нарушение процесса выработки определенных гормонов также могут кофеиносодержащие напитки.
Клиническими формами этой патологии бывают:
- кардиальная (сердечная);
- гастроинтестинальная (с преобладанием нарушений со стороны желудка и кишечника);
- церебральная (расстройства психики и неврологические отклонения).
Кардиальная
На первый план выходят:
- быстрое снижение артериального давления;
- ослабление и учащение пульса;
- проявления сосудистого коллапса: холодная бледная кожа, потливость, потемнение в глазах, обморок.
Быстрое снижение артериального давления
Из-за посинения кожных покровов их цвет становится более темным.
Гастроинтестинальная
Больные испытывают:
- снижение аппетита,
- отвращение к еде,
- тошноту,
- непрекращающуюся рвоту.
Рекомендуем почитать: Мелатонин: дешевые аналоги российские и зарубежные, эффективность и цены
Нарастает обезвоживание, усиливается боль по всему животу, спазмы.
У части пациентов этот симптом бывает настолько выражен, что его ошибочно принимают за острую хирургическую патологию (клиника острого живота). Если в период аддисонического криза проводится операция, то она зачастую имеет летальный исход.
Церебральная
Психоневрологические расстройства включают:
- судорожный синдром, который не снимается противосудорожными препаратами, только гормоны помогают его устранить;
- менингеальные проявления (трудно голову наклонить вперед, разогнуть согнутую ногу, светобоязнь, головная боль);
- потерю ориентации во времени и пространстве, ступор;
- бред, галлюцинации.
Менингеальные проявления
Стадии острой формы
ОНН проявляется в виде аддисонического криза. Длительность его может быть от 2-3 часов до 2-3 дней. Характерно последовательное появление нарушений в соответствии со стадиями:
Если ОНН вызвана тромбозом, кровоизлиянием, то первой стадии может не быть.
Лечение острой формы
Необходима срочная госпитализация. Терапия аддисонического криза включает гидрокортизон (Солу кортеф) вначале струйно внутривенно, а затем подключают капельницу с препаратом. После того, как систолическое давление повысилась до 100 мм рт. ст. начинают внутримышечные инъекции, постепенно увеличивают между ними промежутки и переводят больного на таблетки Кортинеффа. Реже одновременно применяют ДОКСА.
В дополнение к этим основным средствам больным рекомендуется инфузия раствора хлорида натрия или глюкозы до 2 литров, Полиглюкина, обильное питье и достаточное поступление поваренной соли после прекращения рвоты.
Так как клинические проявления в начале заболевания всегда смазаны и неспецифичны, при сборе анамнеза важно акцентировать внимание на времени возникновения утомляемости, мышечной слабости, потери аппетита, снижении веса, гиперпигментации и других признаков, а также на скорости их развития и сочетании их с другими признаками надпочечниковой недостаточности.
При осмотре у больных выявляются участки коричневых или бронзовых потемнений, особенно выраженные в местах трения одежды, на рубцах и шрамах, на линиях ладоней, на слизистых оболочках полости рта, в области сосков и наружных половых органов. У некоторых пациентов можно обнаружить участки депигментации, что будет свидетельством аутоиммунного процесса. На лице больных часто обнаруживаются темные веснушки.
При измерении массы тела больного отмечается её снижение. Артериальное давление колеблется в пределах 90/60 — 100/70 мм рт. ст., а у больных с сопутствующей артериальной гипертензией приближено к норме — 120/80 мм рт. ст. или умеренно повышено.
Состояние слабости, сопровождаемое чувством голода и повышенной потливостью, характерное для гипогликемии, наблюдается у больных и натощак, и через пару часов после еды. Кроме того, выявляется нарушение функции центральной нервной системы в виде снижения памяти, внимания, угнетенного состояния и раздражительности.
Из-за сниженного уровня андрогенов у больных женского пола отмечается полное отсутствие или наличие скудного оволосения в подмышечной области и на лобке.
Основным диагностическим критерием хронической надпочечниковой недостаточности является определение уровня кортизола и альдостерона в крови. При первичной хронической надпочечниковой недостаточности наряду со снижением концентрации этих гормонов отмечается также повышение уровня адренокортикотропного гормона и ренина в плазме крови.
При проведении анализа на сахар крови выявляется его пониженный уровень. Концентрация солей калия в крови повышена, а соединений натрия — понижена.
Для постановки диагноза при стертой клинической картине прибегают к стимуляционному тесту с адренокортикотропным гормоном. Если после дополнительного введения извне кортикотропина или синкорпина уровень адренокортикотропного гормона не будет превышать базальный уровень в несколько раз, можно судить о снижении возможностей коры надпочечников.
Затруднение для ранней постановки диагноза хронической надпочечниковой недостаточности возникает из-за того, что признаки заболевания весьма часто встречаются и при других патологиях. Поэтому заболевание следует дифференцировать от нейроциркуляторной дистонии, для которой характерны общая и мышечная слабость, однако они нивелируются под влиянием психоэмоциональных факторов, а также от язвенной болезни желудка, опухолевых процессов, нервной анорексии, для которых характерно сочетание снижения массы тела с артериальной гипотензией. Темные пятна на коже помимо хронической надпочечниковой недостаточности наблюдаются также при пеллагре, циррозе печени, меланоме, отравлениях солями тяжелых металлов.
Основными задачами при разработке схемы леченияхронической надпочечниковой недостаточности выступает максимально раннее и быстрое устранение причинного фактора, вызвавшего поражение коры надпочечников, а также восполнение дефицита гормонов, вырабатываемых корой надпочечников.
После постановки диагноза «хроническая надпочечниковая недостаточность» больным назначается заместительная терапия препаратами глюкокортикоидов — гидрокортизон, кортизона ацетат, преднизолон. Дексаметазон в данном случае не рекомендован, так как не восполняет минералокортикоидную активность, и способствует развитию симптомов передозировки из-за длительного периода выведения из организма.
Дозировка препарата рассчитывается, исходя из суточной секреции глюкокортикоидов, и вводится из расчета двух третей от дозы утром, и одной трети — вечером. Ежедневная суточная доза гидрокортизона не должна превышать 30 мг. Признаками передозировки препарата служит быстрый набор веса, увеличение артериального давления выше нормальных показателей, головные боли и отеки. При развитии данных симптомов дозировку препарата следует снизить вдвое.
Для коррекции уровня минералокортикоидов используют флудрокортизон. Принимают препарат внутрь один раз в сутки натощак. Дозировка препарата подбирается с учетом тяжести процесса, степени компенсации и общего состояния больного.
И мужчинам, и женщинам с хронической надпочечниковой недостаточностью назначают анаболические стероиды. Если больной подвергается эмоциональным или физическим перегрузкам, получает травму или хирургическое вмешательство, в эти периоды дозировку гормонов следует увеличивать в несколько раз в сравнении с поддерживающей.
Всем больным с хронической надпочечниковой недостаточностью рекомендована диета, калорийность которой должна быть на четверть больше обычной для данного возраста и профессии. Рацион должен быть сбалансирован по всем основным составляющим, витаминам и микроэлементам. Белки желательно восполнять мясом и рыбой, приготовленными в виде разнообразных блюд. Из жиров предпочтение отдают сливочному маслу. Углеводы в рационе должны быть легкоусвояемыми, в большом количестве, для профилактики развития гипогликемических состояний. Кроме того, диета обогащается поваренной солью, но ограничиваются продукты, содержащие калийные соли — мандарины, абрикосы, инжир, изюм, чернослив. Пища больных должна включать в себя сырые овощи, фрукты и соки.
Лечение больных с компенсированной хронической надпочечниковой недостаточностью осуществляется амбулаторно и в домашних условиях. При стабильном состоянии на фоне заместительной гормональной терапии пациенты должны проходить обследование один раз в год, которое включает в себя измерение веса, пульса, артериального давления, электролитного состава крови, глюкозы крови натощак и уровня гормонов надпочеников и адренокортикотропного гормона. Показаниями для госпитализации больных служит состояние декомпенсации, характеризуемое обезвоживанием, рвотой, падением артериального давления.
Рекомендуем почитать: Фитоэстрогены для женщин после 40-50
При правильно скорректированной заместительной гормональной терапии прогноз заболевания благоприятный.
Медикаменты
Пациенту назначают специальную терапию, которая предусматривает прием препаратов для поддержания выработки надпочечниками необходимых организму гормонов.
Основное лечение предусматривает проведение гормональной терапии, назначаются следующие медикаменты:
| Название | Применение | Эффективность |
| Гидрокортизон | Лекарство вводят внутривенно или внутримышечно. Дозировка подбирается, учитывая степень тяжести заболевания. Изначально взрослым пациентам назначают по 100-500 мг каждые 2-6 часов. | Лекарство обладает противовоспалительным и иммунодепрессивным действием. Подавляет развитие соединительной ткани, укрепляет сосуды. Влияет на белковый и углеводный обмен. |
| Декортин (Синкортил) | Лекарство принимают внутрь утром по 20-30 мг каждый день. Поддерживающая терапия предусматривает применение минимальных дозировок в сутки, 5-10 мг. | Препарат обладает противовоспалительным, противоаллергическим и иммунодепрессивным действием. |
Дополнительно, учитывая появившиеся клинические признаки при надпочечниковой недостаточности, пациентам назначают следующие препараты:
| Группа лекарств | Название | Применение |
| Анаболики | Ретаболил, Нандролон | Лекарство вводится внутримышечно. Взрослая дозировка составляет 25-50 мг 1 раз в 2-3 недели. |
| Нестероидные стимуляторы образования белка | Калия оротат, Рибоксин | Препарат принимают внутрь перед едой за 1 час или после трапезы спустя 4 часа. Рекомендуемая дозировка для взрослого пациента составляет 0,25-0,5 г 2-3 раза в сутки. Курс терапии продолжается 20-40 дней. После небольшого перерыва лечение продолжается. |
Дополнительно назначаются витаминные комплексы, которые помогают восстановить работу центральной нервной системы и функционирование надпочечников. Витамины и микроэлементы необходимы для улучшения обмена углеводов, жиров и белков.
Диетотерапия
Надпочечниковая недостаточность (симптомы у женщин появляются в результате сбоя выработки гормонов) предусматривает не только прием лекарственных препаратов. Пациентам следует строго придерживаться правильного питания, чтобы пополнять количество жиров, белков и углеводов в организме.
| Рекомендуемые продукты | Запрещенные продукты |
|
|
Диетическое питание необходимо также для повышения уровня натрия. Нельзя переедать, рекомендуется есть маленькими порциями, но часто. Чтобы предупредить утреннюю гипогликемию, необходимо вечером отдать предпочтение легкому и диетическому ужину.
Хирургическое вмешательство
Операция пациентам с недостаточностью надпочечников показана в серьезных ситуациях или при отсутствии положительной динамики после медикаментозной терапии. Хирургическое лечение предусматривает удаление одного или двух надпочечников. Операция проводится следующими способами:
| Название | Описание |
| Полостная операция | Хирург рассекает брюшную полость. Медицинские манипуляции проводятся под общим наркозом. После операции пациент находится на стационарном лечении, поскольку необходимо дренировать рану. В области швов присутствует болевой синдром. |
| Лапароскопическая | В ходе операции хирург использует специальные лапароскопические инструменты. Удаление надпочечника осуществляется через проколы в брюшной полости небольшого размера. |
Метод хирургического лечения подбирается с учетом состояния пациента и степени развития патологических процессов.
ЛФК
Восстановить функции надпочечников также поможет лечебная гимнастика.
Комплекс упражнений следует составлять с врачом, учитывая степень развития нарушений и состояние человека:
- Поставить ноги на уровне плеч, руки вдоль туловища. В таком положении следует полностью расслабиться. После этого пальцы сильно сжать в кулак, согнуть руки в локтях. Выпрямить пальцы. Дальше совершать плавные движения, напоминающие волну. При выдохе поясница уходит назад, надпочечники выдвигаются вперед. Медленно грудь уходит вперед, плечи назад, лопатки сходятся. Шея также изгибается вперед, голова назад и взгляд направлен вверх. Упражнение следует повторить несколько раз в удобном ритме.
- «Поза богини». Упражнение йоги рекомендуется выполнять в горизонтальном положении, лежа на спине, ноги перекрестить.
- «Асана перевернутое озеро». Поза, в ходе которой необходимо медленно поднимать ноги и упираться ими в стену, подложив под поясницу мягкую подушку.
Лечебная гимнастика и йога помогают восстановить функции надпочечников, устранить гормональный дисбаланс, снять усталость, напряжение и стресс. Улучшается кровообращение и уменьшается передача нервных импульсов надпочечникам.
Народные средства
Надпочечниковая недостаточность (симптомы у женщин позволяют определить степень развития патологических процессов) допускает применение рецептов знахарей и целителей, но строго после консультации с врачом. Многие используемые компоненты могут усугубить состояние здоровья и спровоцировать серьезные осложнения, также аллергическую реакцию.
Эффективные рецепты народной медицины:
| Название | Рецепт | Применение |
| Корень солодки | Корень разрезать, измельчить и залить 2 ч.л. горячей водой (0,5 л). Полученную массу поставить на огонь, греть 10-15 мин. Оставить на 7 часов. | Готовый отвар принимают вместо чая по 1 ст. 3 раза в сутки. |
| Травяной сбор | Смешать одинаковыми частями зверобой, шиповник, чабрец и медвежьи ушки (по 5 ст.л.). Все компоненты хорошо перемешать и добавить 2 л горячей воды. Выдержать сутки и процедить. | Готовое лекарство рекомендуется принимать по ¼ ст. 2 раза в день. |
| Витаминный завтрак | Натереть зеленое яблоко на терке. Добавить по 1 ч.л. меда и семян льна. | Такой витаминный десерт рекомендуется готовить и употреблять каждое утро на протяжении месяца. |
| Медовый напиток | Флакончик настойки календулы разбавить водой (3 л). Поставить на огонь, довести до кипения и оставить греться 25 мин. Охладить и добавить 250 г калины, предварительно измельченной, также меда (0,5 ст.). Готовую массу оставить на 24 часа в темном прохладном месте. | Напиток употребляют во время обеда или ужина по 0,5 ст. |
В рецепты народной медицины можно добавлять гранат и яблоки, поскольку эти фрукты помогают лучше усваиваться железу.
В случае своевременного назначения адекватной гормонально-заместительной терапии течение надпочечниковой недостаточности относительно благоприятное. Прогноз у пациентов с хроническим гипокортицизмом во многом определяется профилактикой и лечением надпочечниковых кризов. При сопутствующих заболеванию инфекциях, травмах, хирургических операциях, стрессах, желудочно-кишечных расстройствах необходимо немедленное увеличение дозы назначенного гормона.
Необходимо активное выявление и постановка на диспансерный учет у эндокринолога пациентов с надпочечниковой недостаточностью и лиц группы риска (длительно принимающих кортикостероиды при различных хронических заболеваниях).
Источники, использованные в статье:
- http://zdravotvet.ru/nadpochechnikovaya-nedostatochnost-simptomy-lechenie-prichiny/
- https://healthperfect.ru/nadpochechnikovaya-nedostatochnost-simptomy.html
- https://ProBolezny.ru/nadpochechnikovaya-nedostatochnost/
- https://endokrinolog.online/ostraja-nadpochechnikovaja-nedostatochnost/
- https://endoinfo.ru/theory_pacients/nadpochechniki/khronicheskaya-nadpochechnikovaya-nedostatochnost.html
- https://www.KrasotaiMedicina.ru/diseases/zabolevanija_endocrinology/adrenal_insufficiency
Частые вопросы
Какие причины могут привести к надпочечниковой недостаточности?
Надпочечниковая недостаточность может быть вызвана различными причинами, включая автоиммунные заболевания, инфекции, опухоли, генетические нарушения, длительное применение глюкокортикостероидов и другие факторы.
Какие симптомы обычно сопровождают надпочечниковую недостаточность?
Симптомы надпочечниковой недостаточности могут включать слабость, усталость, потерю аппетита, вес, снижение давления, пигментацию кожи и другие признаки.
Как происходит диагностика и лечение надпочечниковой недостаточности?
Диагностика включает анализ уровня гормонов, образование изображений надпочечников и другие методы. Лечение может включать заместительную терапию гормонами, лечение основного заболевания, коррекцию диеты и образа жизни.
Полезные советы
СОВЕТ №1
При появлении симптомов надпочечниковой недостаточности, обратитесь к эндокринологу для проведения комплексного обследования и уточнения диагноза.
СОВЕТ №2
При лечении надпочечниковой недостаточности строго соблюдайте рекомендации врача относительно приема заместительной терапии глюкокортикоидами и минералокортикоидами.
СОВЕТ №3
Избегайте стрессовых ситуаций и усталости, поскольку они могут усугубить симптомы недостаточности надпочечников.